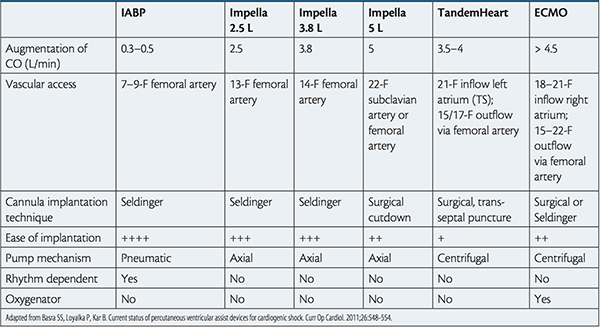
For traumepasienter gjelder det samme som for øvrige pasienter: Hvis det er en kritisk svikt i lunge- eller hjertefunksjon kan ECMO være en måte å reversere kritisk oksygenerings- og sirkulasjonssvikt. På denne måten får man tid til å takle de øvrige utfordringene etter traumet.
Ved hodeskader er det spesielt kritisk å ha ha normocapni og unngå hypoksi. Aggresiv respiratorbehandling høye luftveistrykk vil også kunne bidra til redusert intracerebral perfusjon, og kan i tillegg forværre lungeskaden.
Kretsen er ende-til-ende-heparinisert, og vi trenger ikke gi ekstra heparin til pasienten under starten på ECMO-kjøringen. På den måten øker ikke ECMO blødningsrisikoen ved traumer, og kan til og med redusere den ved å normalisere pasientens fysiologi med hensyn på syre/base, temperatur og perfusjon. Utbredte frakturer og kjente blødningskilder er således ikke til hinder for å bruke ECMO. Den øvrige traumehåndteringen fortsetter uavhengig av ECMO-teamets innsats.
Det er viktig å fange opp trendene i hjerte- og lungefunskjon. Tilstanden kan forværre eller forbedre seg etter den initielle statusen avhengig av mekanismen for svikten. Ta gjerne kontakt før situasjonen er kritisk.
Noen ganger kan en pasientet med hodeskade være så alvorlig skadet at sirkulasjonen til hjernen opphører til tross for ECMO-støtte. Dersom denne situasjonen oppstår er ECMO ikke til hinder for at det kan gjennomføres organdonasjon.
Dersom du har en traumepasient som har oksygeneringssvikt, ventilasjonsvikt eller cardiogen sirkulasjonssvikt rapporteres dette til Traumeleder UNN-Tromsø, som i sin tur tar kontakt med ECMO-teamet for å diskutere strategi.
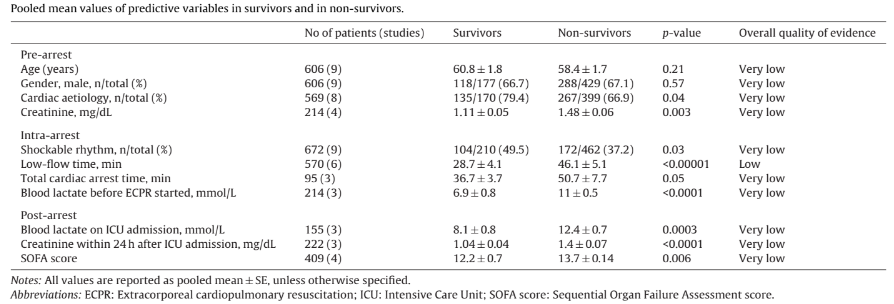
Det foreligger ingen RCT som kan støtte beslutningen om ECMO-støtte i disse pasientene. I mangel av RCTer må vi støtte oss på case-serier og historiske kontroller.
Arlt et al har presentert en serie med 7 VV-ECMO-pasienter på grunn av lungesvikt etter traume og 3 pasienter med VA-ECMO på grunn av hjerte/lungesvikt etter traume. De oppnådde fysoiologisk stabilisering i løpet av to timer og en overlevelse på 60% blant disse sterkt skadde og ustabile pasientene (1). De presenterer ingen kontroller
Borsange et al presenterte en case-serie i Journal of Trauma i 2016 der 15 pasienter med ECMO på grunn ARDS etter traume ble sammenlignet med 14 historiske kontroller som fikk konvensjonell behandling for samme tilstand. I denne studien var mortaliteten 13% i ECMO-gruppen og 64% i den konvensjonelle gruppen (2). Studiedesignen er følsom for seleksjonsbias.
Robba et al har i samme tidsskrift i 2017 presentert sin case-serie på fire post-traume ARDS pasienter som ble lagt på ECMO og en litteraturoversikt over lignende pasienter. De beskriver 31 pasienter med og uten heparinbehandling. Blant disse 31 pasientene døde 4, og ingen av ECMO-relaterte komplikasjoner (3). Studien er følsom for seleksjonsbias.
(1) 1. Arlt M, Philipp A, Voelkel S, Rupprecht L, Mueller T, Hilker M, et al. Extracorporeal membrane oxygenation in severe trauma patients with bleeding shock. Resuscitation [Internet]. Elsevier BV; 2010 Jul;81(7):804–9. http://dx.doi.org/10.1016/j.resuscitation.2010.02.020
(2) Bosarge, P. L., Raff, L. A., McGwin, G., Carroll, S. L., Bellot, S. C., Diaz-Guzman, E., & Kerby, J. D. (2016). Early initiation of extracorporeal membrane oxygenation improves survival in adult trauma patients with severe adult respiratory distress syndrome. Journal of Trauma and Acute Care Surgery, 81(2), 236–243. http://doi:10.1097/ta.0000000000001068
(3) Robba C, Ortu A, Bilotta F, Lombardo A, Sekhon MS, Gallo F, et al. Extracorporeal membrane oxygenation for adult respiratory distress syndrome in trauma patients. Journal of Trauma and Acute Care Surgery [Internet]. Ovid Technologies (Wolters Kluwer Health); 2017 Jan;82(1):165–73. http://dx.doi.org/10.1097/TA.0000000000001276